医院动态
【医疗动态】精准导航助微创攻坚!神经外科成功救治危重脑出血合并心梗患者
当颅内出血遇上急性心梗,叠加肾功能异常,危重患者的救治如同在“刀尖上行走”。近日,保定市第一医院神经外科团队凭借术中导航技术,以微创方式为一名病情复杂的危重患者成功实施颅内血肿穿刺引流术,在守护生命的赛道上跑出“加速度”。

一、病情突变:多重危重症叠加,传统手术风险高
故事要从患者王先生(化名)的急诊入院说起。8月21 日,王先生因“意识不清伴右侧肢体活动不利8小时”被紧急送医,入院检查结果让医护人员心头一紧 —— 他不仅有颅内出血(初期出血量可暂保守治疗),还同时合并急性心肌梗死与肾功能异常,病情复杂程度远超普通患者,随即被转入重症医学科(ICU)严密监护。
8月29日,王先生的意识障碍程度加深,这意味着他的颅内情况正在快速恶化。紧急复查的头颅 CT 给出了关键提示:脑出血量较之前明显增多,血液已破入脑室系统,大脑中线结构出现移位,颅内压急剧升高 —— 这是危及生命的信号,若不及时干预,随时可能因脑疝导致呼吸心跳骤停。
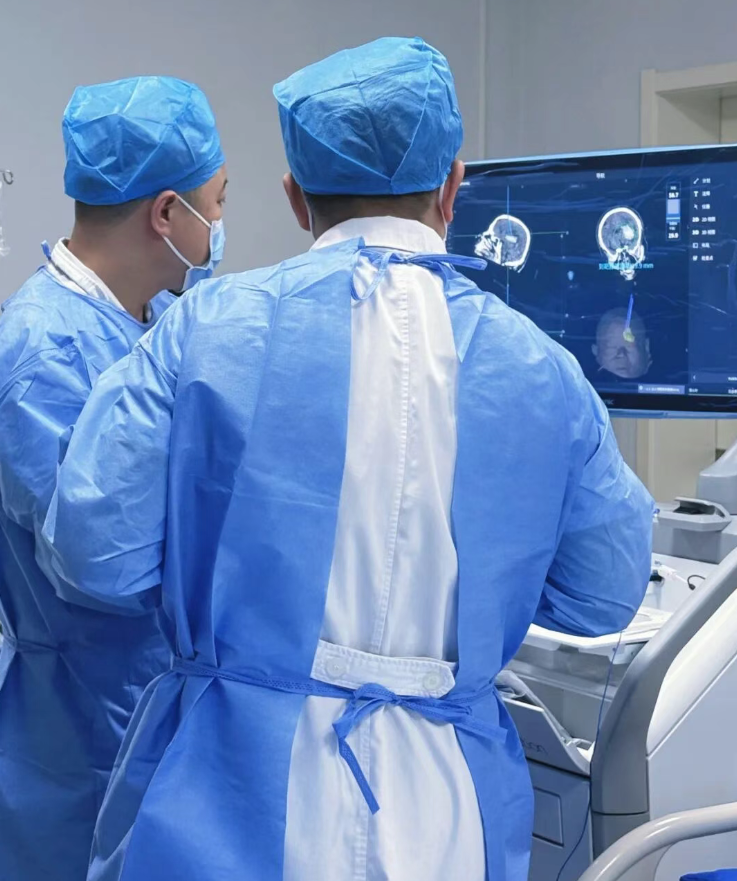
神经外科团队接到紧急会诊请求后,迅速抵达ICU评估病情。团队判断,患者已符合手术指征,但难题随之而来:王先生本身有急性心梗、肾功能异常等基础病,身体耐受能力极差,而传统开颅手术创伤大、出血多、恢复慢,对他来说风险极高,很可能无法承受手术创伤。
“不能眼睁睁看着患者错失生机!”神经外科团队展开紧急讨论,结合患者病情特点,最终提出“颅内血肿穿刺引流”这一微创方案 —— 通过细针精准穿刺到血肿部位,将淤血引流出来,既能缓解颅内压,又能最大程度减少对脑组织的损伤。方案与家属充分沟通后,得到了家属的信任与支持,手术时间定在当日紧急开展,由科室王鹏主任和谢东医生主刀,核心技术支撑便是“术中导航”。
二、技术解密:术中导航像“透视眼 + GPS”,让大脑手术更精准
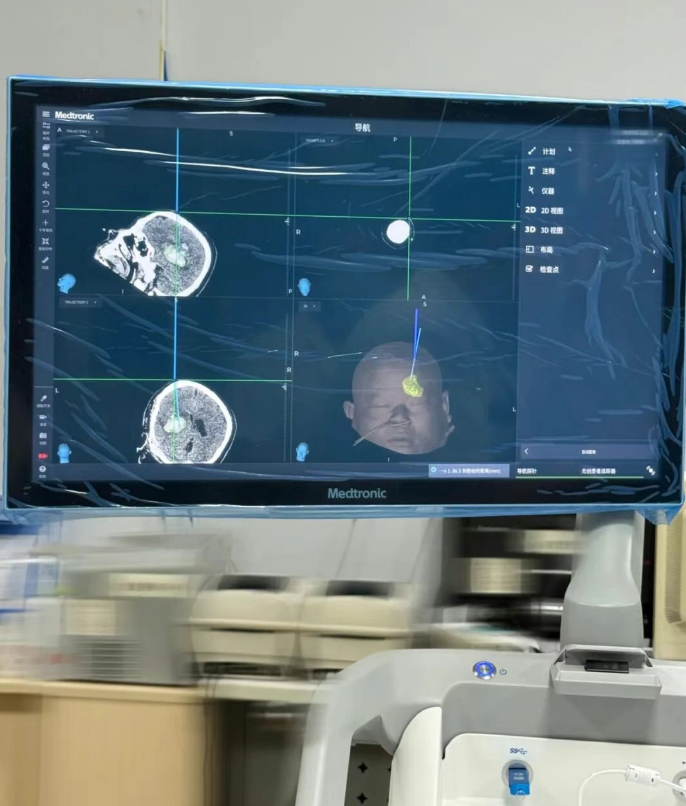
“大脑结构复杂如迷宫,传统手术中,医生主要靠经验判断位置,稍有偏差就可能损伤神经。而术中导航,相当于给医生装上了‘透视眼’和‘GPS’”。神经外科王鹏主任通俗地解释道。
究竟什么是术中导航?它又称神经导航或影像导航手术,其实原理类似于汽车的 GPS,通过将患者术前的影像学数据(如CT,MRI)与患者术中实际解剖位置进行精确匹配,在屏幕上实时、三维的显示手术器材相对于患者颅内结构的位置。
在王先生的手术中,这项技术发挥了关键作用:从穿刺点确定到穿刺路径规划,再到最终精准抵达血肿腔。“我们要确保穿刺针既准确扎进血肿,又不碰到周围的正常脑组织和血管。”谢东医生介绍。
三、救治启示:微创、精准成神经外科发展趋势
从病情骤变时的及时发现,到手术方案的快速决策,再到导航辅助下微创手术的成功实施,王先生的救治过程,正是现代神经外科发展的一个缩影 —— 越来越多的复杂手术,正朝着“微创化、精准化、智能化”方向迈进。
术后经过一段时间的严密监护与综合治疗,王先生的恢复情况超出预期,目前他已顺利从 ICU 转入当地医院,接受进一步康复治疗。
供稿:神经外科 张欢
- 标签:





